

乳がん検診の費用はどれくらい?年代や症状に応じた検診方法を、婦人科医が解説。
女性がかかるがんのうち、もっとも多いのが乳がんです。最近は、若年性乳がんも増加中で、他人事ではないと感じている人も多いのではないでしょうか。治療においては、早期発見がなにより重要になりますが、その方法は病院での検査だけに限らないようです。成城松村クリニックの院長の松村圭子先生に、乳がんと検査について教えていただきました。
目次
女性がもっとも注意するべきがん「乳がん」。
2018年に乳がんと診断された女性は9万3,858人。乳がんは女性がもっとも注意するべきがんであることは間違いありません。
罹患率は、30代後半から急激に増えはじめ、40代後半でいったんピークとなり、さらに60代後半で増加。子育て真っ盛り、働き盛りの世代から、のんびり老後を楽しもうという世代までが関係するがんなのです。
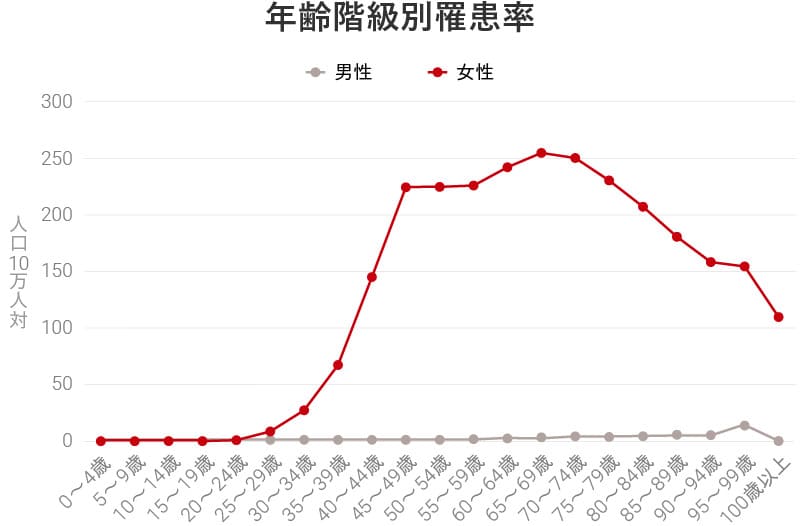
出典:国立がん研究センターがん情報サービス「がん統計」(全国がん登録)を参考に編集部作成
乳がんの原因。

多くの場合、乳がんの原因や進行には女性ホルモンの「エストロゲン」が関係しています。エストロゲンは女性らしい体つきをつくり、妊娠しやすい状態にしたり、骨や血管を丈夫にしたりするなど、女性の体にとって大切な働きをしています。
一方で、エストロゲンの影響を長く受けるほど、乳がんのリスクは高まります。エストロゲンは月経周期に応じて分泌が増えるため、「初潮が早い」「閉経が遅い」「出産・授乳経験がない」人は乳がんのリスクが高いと言われています。(※1)閉経後は、卵巣から分泌されるエストロゲンがほとんどなくなるかわりに、体内の脂肪細胞でエストロゲンがつくられるため「閉経後の肥満」が危険因子となります。(※2)
また、遺伝性の乳がんもあるため、母親や姉妹など同じ家系でかかった人がいる場合は発症リスクが上がると言われています。
参考:
※1 国立研究開発法人 国立がん研究センター「乳がん」
※2 国立研究開発法人 国立がん研究センター「閉経前・後ともに肥満は乳がんのリスクに」
乳がんの進行。
乳がんは乳房の乳腺組織にできます。乳管に発生するケースがほとんどですが、稀に母乳をつくる乳腺小葉にできることもあります。
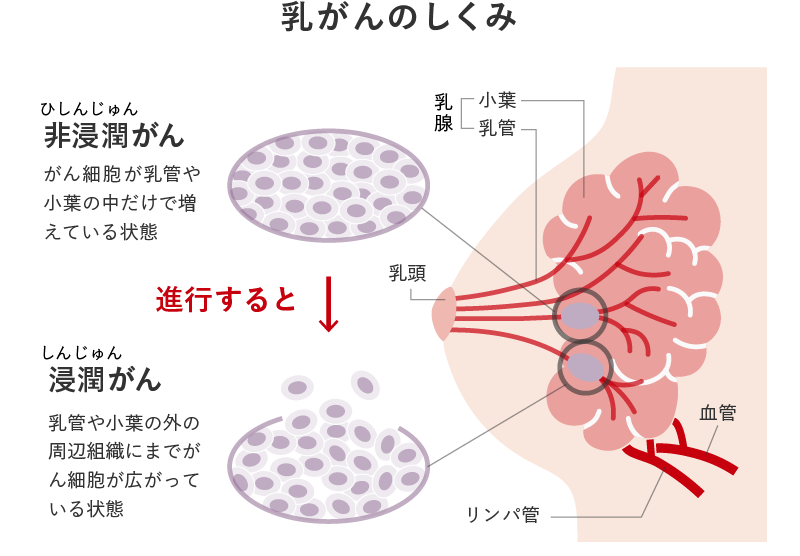
参考:『これってホルモンのしわざだったのね』松村圭子(2020年)を参考に編集部作成
がん細胞が乳管や乳腺小葉の中に留まっている状態を「非浸潤がん」といい、がんの進行度を示すステージは0(ゼロ)。そこから進行して、乳管や乳腺小葉以外の周辺組織に広がると「浸潤がん」となります。その際、がんの大きさが2センチ以下でリンパ節やほかの臓器に転移していないとステージ1。ステージ2以降は、がんの大きさやリンパ節への転移の有無などによってステージ4まで分類されます。
乳がんの症状。
乳がんは、初期において痛みなどの症状はほとんどありません。ただし、しこりや乳房の形の変化、乳首からの分泌物など比較的わかりやすい症状が出ます。
触ったときに、柔らかくて、触れた手の動きと一緒に動くようなしこりは良性のものであることが多く、注意すべきは、ゴツゴツと硬くて動かないしこりです。乳房の形が左右で異なってきたり、皮膚の表面に凹みや引き攣れが生じたりするようなら要注意。乳首から血の混じった分泌液が出る場合も、同じく要注意です。
乳がんの治療。
乳がんの治療は、「外科治療(手術)」「放射線治療」「薬物療法」を、がんの進行度と本人の希望などに応じて選択していきます。早期に発見し、適切な治療を受ければ90%は治ると言われており、実際に、5年相対生存率(※)は92.3%に達しています。ほかのがんと同様に、早期発見が大切なのです。
※がんと診断された人のうち5年後に生存している人の割合が、性別や年齢が同じ日本人集団の5年後に生存している人の割合と比べた数値。つまり、100%に近いほど、治療で生命を救えるがんであることを意味する。
参考:国立研究開発法人 国立がん研究センター「がん情報サービス>最新がん統計」
4.がんの生存率
がんを切り取るため、乳房も切除します。ただし、初期の段階では乳房を温存させる部分切除も選択肢に入ります。また、切除と同時に乳房を再建する手術も広がりつつあります。
放射線治療
放射線を当てることにより、がん細胞を死滅させたり、がんを小さくしたりする治療法です。切除手術のあとに照射したり、薬物療法と併用したりすることもあります。
薬物療法
外科手術前にがんを小さくするために行うほか、手術が困難な進行がんに対し、症状の緩和や延命を目的に行うこともあります。
乳がん検査の内容と、メリット&デメリット。
がんの治療において早期発見はとても重要です。ただし、乳がんの場合は、一概に「若いうちから検査をすべき」というわけではありません。20〜30代にとって、乳がん検査は、メリットよりデメリットのほうが多いともいわれているのです。
一般的な乳がんの検査方法である「マンモグラフィ」と「超音波(エコー)」について紹介しながら、解説していきます。
マンモグラフィによる検査。
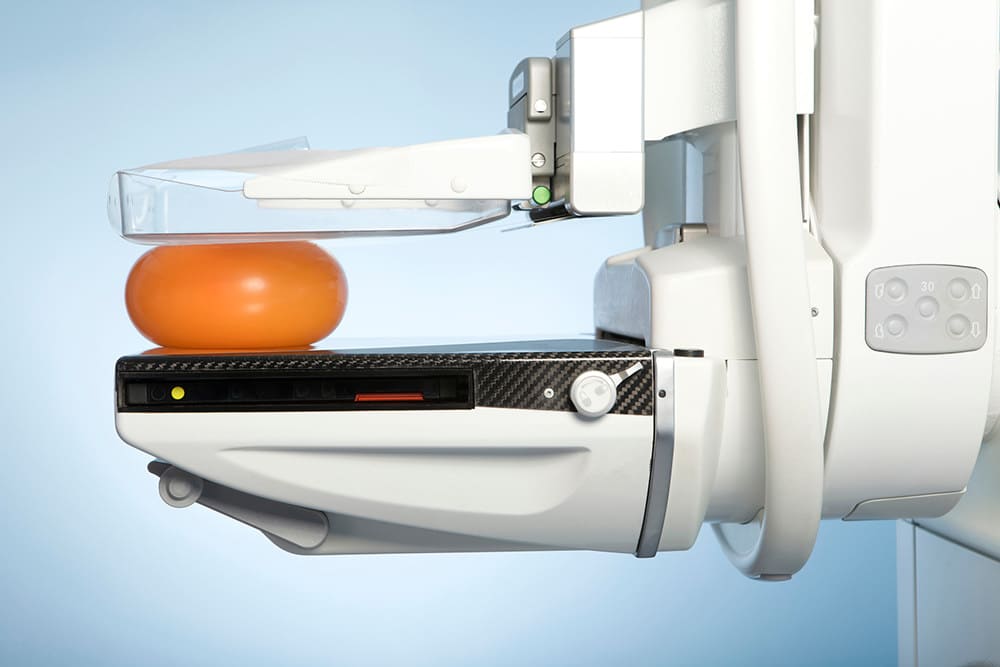
マンモグラフィは乳房専用のX線撮影機を用いた検査です。乳房を片方ずつ、上下・左右から挟み、薄く平らにしてX線を当て、異常がないかをチェックします。特徴として、がんの初期段階である「石灰化」や自分で触っただけでは気づきにくいしこりを発見することができます。
一方で、乳腺も白く映し出すため、乳腺の密度が高い20〜30代の場合は石灰化を見分けにくく、さらに、正常乳腺を石灰化と誤診してしまうこともあります。また、個人差はありますが、乳房をプレスするので痛みを感じる人が少なくありません。特に痩せている人はかなりの痛みを伴います。体への影響がないレベルでの被曝もあります。
超音波(エコー)による検査。
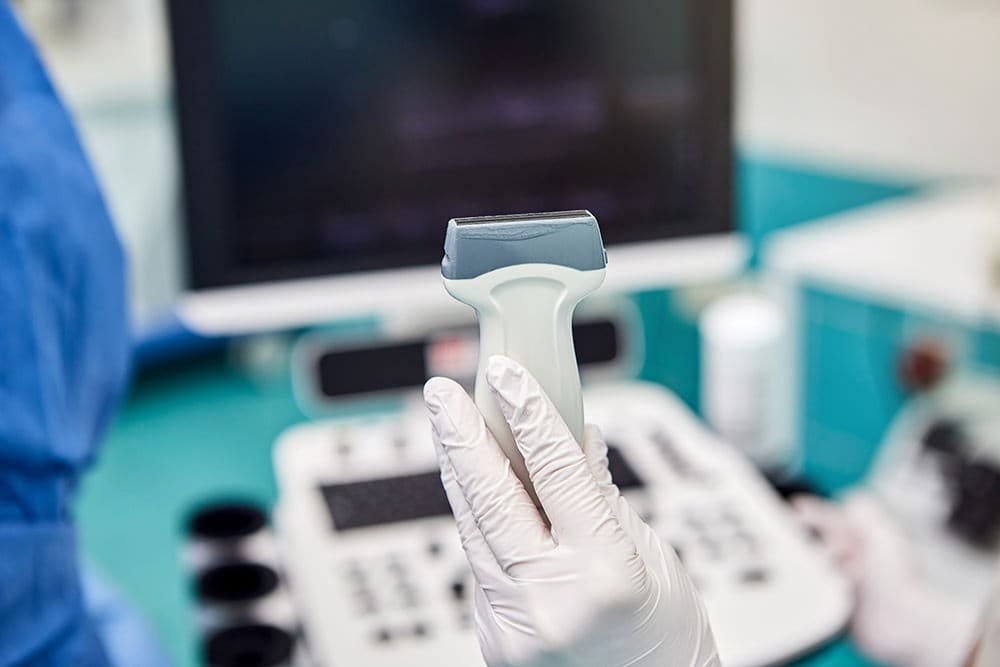
超音波(エコー)は、乳房に超音波プローブという器具をあてて超音波の跳ね返りを投影し、病巣をチェックします。痛みはまったくありませんし、被曝の心配もありません。ただ、小さなしこりも見えてしまうため、再検査の結果、がんではなかったということが少なくありません。
乳がん検査は、年齢や症状に応じたものを。
乳がんがメディアなどで大きく取り上げられると、検査を受ける方が急増します。ただし、若い世代にとってマンモグラフィや超音波(エコー)による乳がん検査が必ずしも必要かというと、そうとは言い切れません。
乳腺が発達した若い人の場合、マンモグラフィ検査では石灰化を発見しにくいため、検査する意味が薄くなります。また、超音波(エコー)検査は再検査になる可能性もあり、その際は結果がでるまで、「がんかもしれない……」と不安な思いをしなくてはなりません。そのため、検査の精度や精神的負担を考えると、一般的に20〜30代は習慣的なセルフチェックでよいと考えます。
一方、40代以上の人は、年代的にも乳がんのリスクが高まるだけでなく、乳腺の密度が低くなるためマンモグラフィ検査の精度が上がること、また、検査を受けることが乳がんの死亡率低下につながるとして検査が推奨されています。セルフチェックに定期的な検診を組み合わせるといいでしょう。
さらに、年代に関係なく、気になる症状があれば躊躇せずに医師に相談することが、乳がんの早期発見に必要なことだと思います。
検査の頻度と費用。
厚生労働省が推奨する乳がん検査は、「40歳以上」「2年に1回」のマンモグラフィ検査です。一般的に、40歳以上であって自治体が実施する検診を利用する場合は、無料〜3,000円程度の自己負担で検査することができます。一方、病院での自費検査の場合、5,000円〜1万円程度かかります。
セルフチェックのタイミングと方法。
セルフチェックのタイミングは月1回、生理が始まって1週間後に行います。この時期は乳房が柔らかく、乳腺が張っていないのでしこりや変化に気づきやすいためです。見て、触って確認してみてください。
セルフチェックの方法。
順番は問いませんが、以下を行ってください。
- 鏡を見ながら、乳房の左右の形や大きさに変化がないか。凹みや引き攣れがないかをチェック。
- 仰向けに寝転がって、肩甲骨の下あたりにクッションか枕を敷いて胸を反らせます。指の腹をつかって、乳房をまんべんなく触り、しこりがないかをチェック。
- 上体を起こして、わきの下から乳房の下側をさすり、違和感がないかをチェック。
- 乳首をつまみ、乳頭からの分泌液がないかをチェック。
まとめ
現代女性は初潮の低年齢化や出産の高齢化などで、エストロゲンの影響を受ける期間が長くなり、そのぶん、婦人科系の疾患にかかりやすくなっています。ただし、初期の自覚症状がほとんどないため、気付きにくい子宮頚がんや大腸がんなどとは違い、乳がんは、定期的なセルフチェックにより初期段階で気付ける可能性のある病気です。「早期発見も自分次第」ということを、ぜひ心に留めておいてください。
写真/Getty Images
松村 圭子
成城松村クリニック院長。日本産科婦人科学会専門医。生理や排卵日を管理できるアプリ「ルナルナ」の顧問医も務める。西洋医学だけでなく、漢方薬やサプリメント、各種点滴療法なども積極的に治療に取り入れ、アンチエイジングにも精通。月経トラブルに悩む若い世代から、更年期障害に苦しむ中高年層まで、女性の一生をサポートすべく、診療と情報発信を続けている。
※ この記事は、ミラシル編集部が監修者への取材をもとに、制作したものです。
※ 掲載している情報は、記事公開時点での商品・法令・税制等に基づいて作成したものであり、将来、商品内容や法令、税制等が変更される可能性があります。
※ 記事内容の利用・実施に関しては、ご自身の責任のもとご判断ください。








